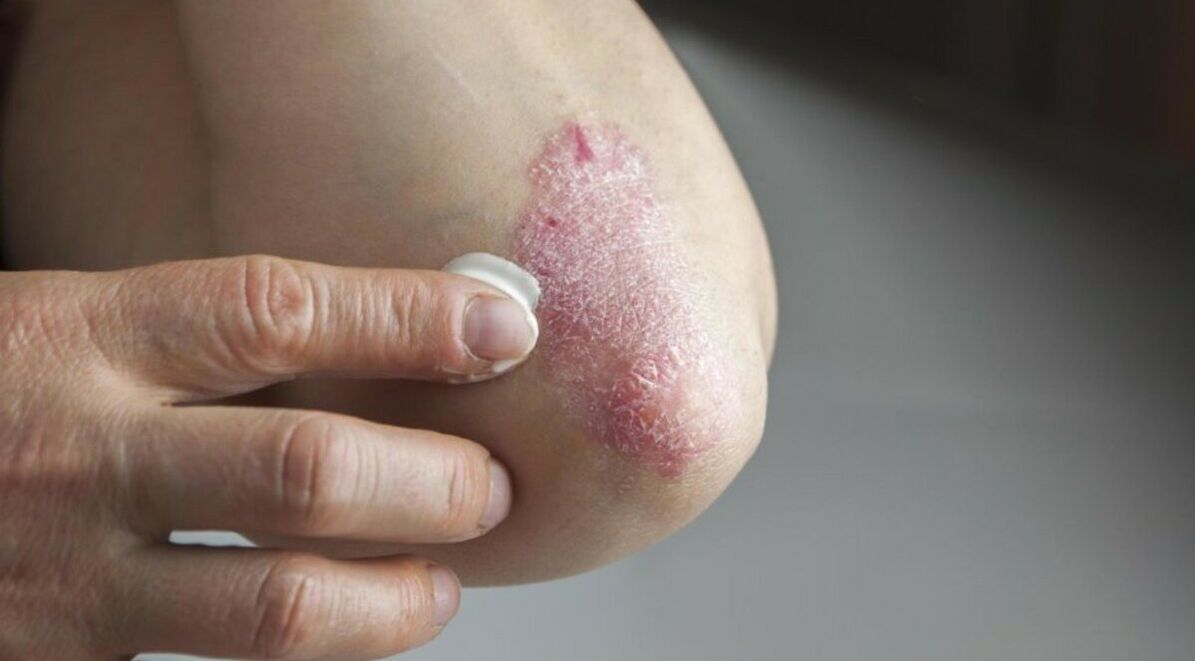
A psoríase é uma doença dermatológica em que aparecem manchas vermelhas com escamas prateadas na pele.
Dependendo do tipo, a psoríase afeta joelhos, cotovelos, tronco, unhas, rosto ou couro cabeludo.
O que é psoríase?
A psoríase é uma doença autoimune que faz com que as células da pele cresçam muito rapidamente, acumulando-se e formando manchas vermelhas inflamadas. Os sintomas da psoríase podem variar dependendo do tipo, estágio e causa. Sinais gerais de psoríase:
- áreas inflamadas da pele;
- escamas ou placas prateadas esbranquiçadas em manchas vermelhas;
- dor e queimação na pele;
- pele seca e rachada (pode coçar e sangrar);
- articulações rígidas e inchadas;
- unhas espessadas e com nervuras.
A psoríase em crianças geralmente afeta primeiro o couro cabeludo e as unhas e depois se espalha para os cotovelos, joelhos e tronco. Na psoríase ungueal da criança, dependendo do tipo de psoríase, podem ser observadas unhas grossas, sem caroços ou com pequenas estrias, além de amarelecimento das unhas ou separação do leito.
Se notar os primeiros sinais de psoríase, consulte um médico. Um dermatologista lida com o diagnóstico e tratamento da psoríase em adultos. Se aparecerem manchas avermelhadas na pele ou escamas prateadas em crianças, consulte um pediatra.
Como começa a psoríase?
A psoríase começa com a formação de pequenas protuberâncias vermelhas que se elevam alguns milímetros acima da pele (assemelhando-se externamente a uma erupção cutânea normal). À medida que aumentam de tamanho, podem aparecer escamas brancas ou prateadas. As escamas que estão no topo podem cair. As escamas restantes ficam grudadas e começam a doer e coçar. Ao coçar a erupção cutânea resultante, as escamas podem se desprender da pele, causando sangramento.
Qual é a aparência da psoríase?
Na psoríase, aparecem manchas vermelhas na pele clara e manchas marrons ou roxas na pele escura. Na fase inicial da psoríase do couro cabeludo, as manchas lembram caspa (devido às escamas brancas). Formas de psoríase:
- forma leve de psoríase (menos de três por cento do corpo é afetado, as erupções cutâneas estão localizadas no couro cabeludo ou nas extremidades);
- forma moderada de psoríase (a erupção cobre de três a dez por cento do corpo, afetando couro cabeludo, braços, pernas e tronco);
- forma grave de psoríase (mais de dez por cento do corpo é afetado, erupções cutâneas aparecem nas palmas das mãos, solas dos pés e rosto).
O tratamento da psoríase é selecionado por um dermatologista dependendo da forma e tipo de psoríase, dos sintomas e da localização da erupção cutânea. Se o tratamento for incorreto ou inoportuno, grandes áreas de lesões aparecem na pele.
Onde pode ocorrer a psoríase?
A localização das manchas de psoríase depende do seu tipo. Tipos de psoríase:
- psoríase em placas (vulgar). A psoríase em placas causa manchas de pele secas e elevadas, cobertas por escamas prateadas. A psoríase aparece nos cotovelos, joelhos, região lombar e couro cabeludo;
- psoríase eritrodérmica. A pele parece queimada, aparecem calafrios e a temperatura sobe;
- psoríase gutata. Pequenas manchas escamosas da cor da pele, semelhantes a gotas de água, formam-se nos braços, pernas e tronco;
- psoríase pustulosa. Na psoríase pustulosa, bolhas brancas cheias de pus e grandes áreas inflamadas da pele se formam na pele. Localizada em pequenas áreas da pele, afetando pernas ou braços;
- psoríase exsudativa. Manchas cobertas de crostas amarelas aparecem na pele;
- psoríase inversa. Manchas vermelhas suaves aparecem na pele. A erupção ocorre nas dobras da pele (axilas, nádegas, genitais).
Na psoríase ungueal, a pele se acumula sob as unhas, fazendo com que elas se levantem e formem reentrâncias ("covas nas unhas"). A pele sob a lâmina ungueal torna-se branca, amarela ou marrom. As unhas ficam ásperas, esfarelam e quebram rapidamente.
Os dermatologistas também distinguem a psoríase palmoplantar. A pele com psoríase nas palmas das mãos e nos pés é seca e propensa a fissuras.
A psoríase palpebral causa vermelhidão, descamação e formação de crostas ao redor das pálpebras. Outros sintomas de psoríase nas pálpebras:
- a formação de escamas que se desprendem e grudam nos cílios;
- dor ao movimentar os olhos;
- irritação da pele das pálpebras, acompanhada de dor e coceira.
As bordas das pálpebras podem virar para cima ou para baixo dependendo da localização das manchas, o que leva ao atrito entre os cílios e o globo ocular. As possíveis consequências da psoríase palpebral incluem uveíte (inflamação dos olhos) e perda de visão.
A psoríase pode aparecer nas sobrancelhas, atrás e ao redor das orelhas e no canal auditivo. Às vezes, a psoríase afeta a boca, causando vermelhidão e queimação nos lábios, gengivas, língua e bochechas. A psoríase oral pode causar dificuldade para mastigar e engolir alimentos.
As manifestações da psoríase dependem do tipo, sintomas e estágio. A psoríase pode ser vista na foto.
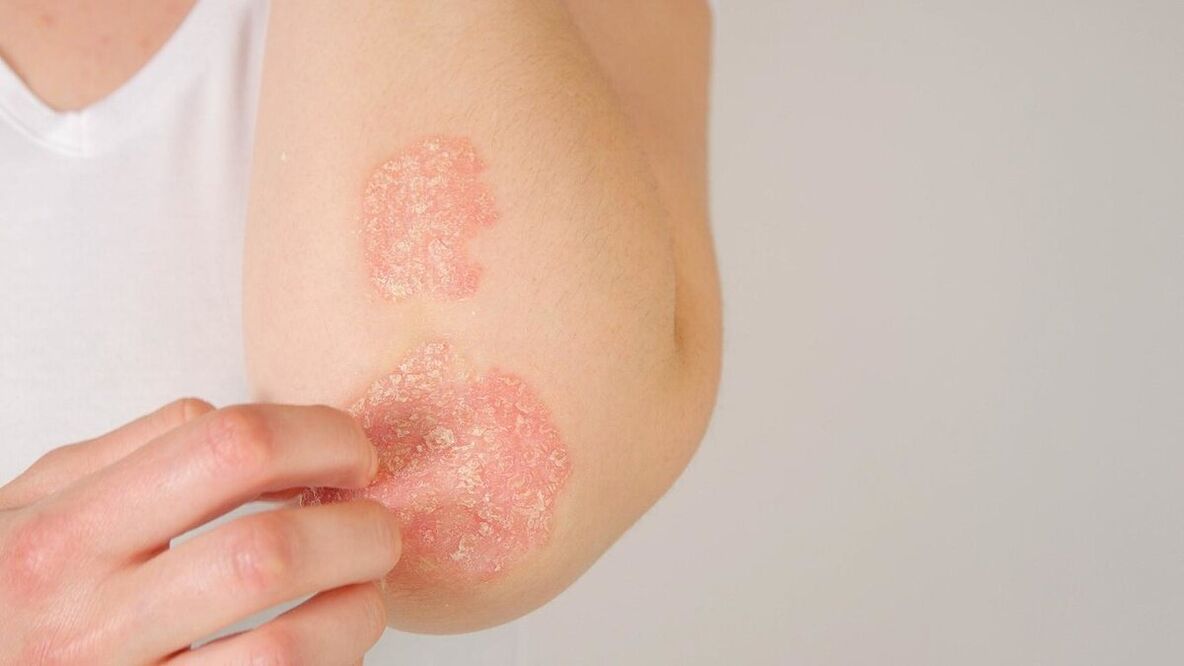
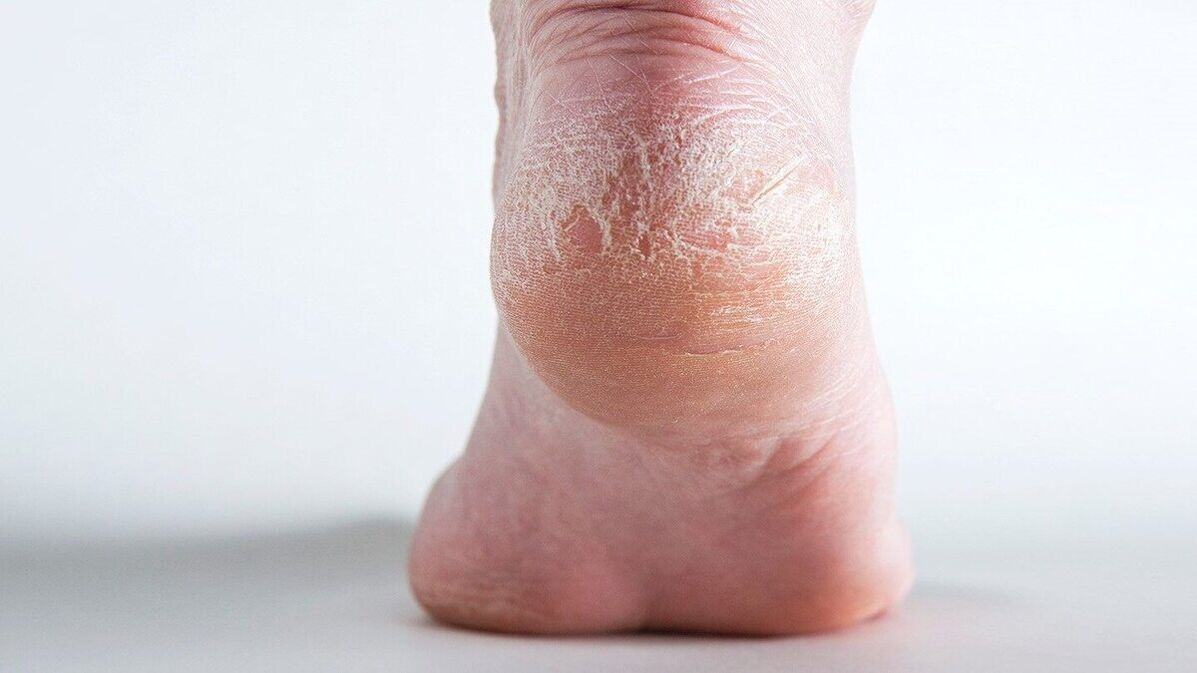
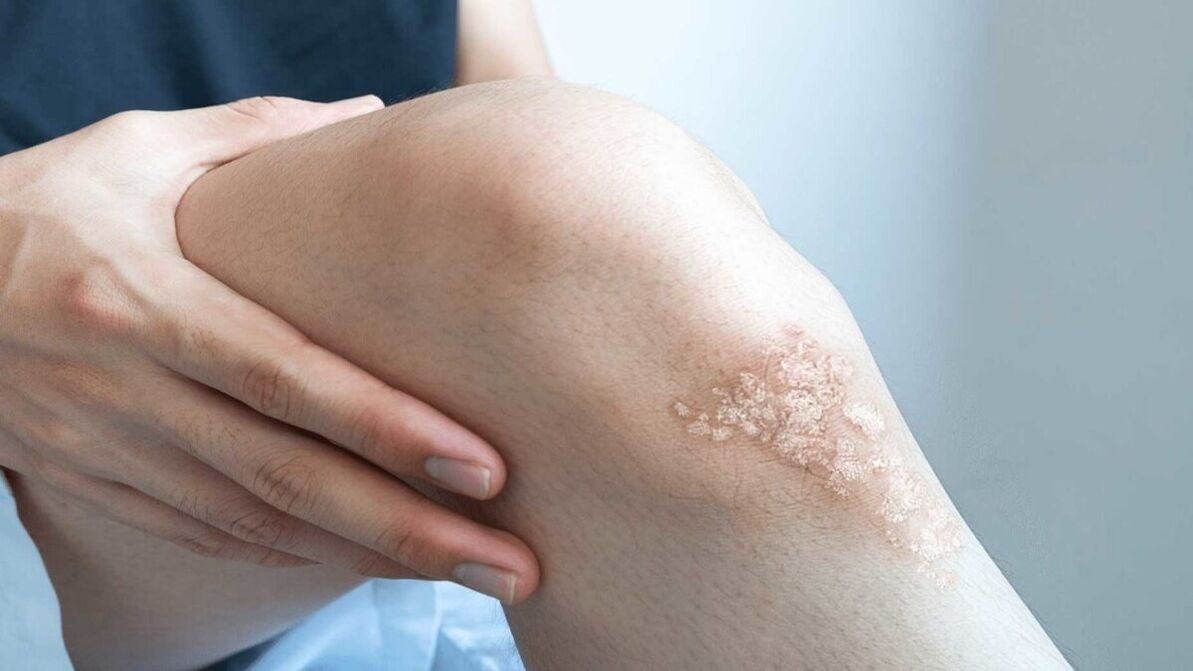
Razões para o desenvolvimento da psoríase
A psoríase é causada por um mau funcionamento do sistema imunológico, no qual os glóbulos brancos começam a atacar erroneamente as células da pele. Devido à ação dos leucócitos, o processo de produção de novas células da pele é reduzido de um mês para vários dias. As células formadas antecipadamente são empurradas pelo corpo para a superfície da pele, onde se acumulam e se transformam em manchas ou placas.
A predisposição genética (história familiar de psoríase) ou fatores desencadeantes (fatores ambientais que aumentam o risco de psoríase) podem levar a um mau funcionamento do sistema imunológico. Fatores que provocam o desenvolvimento da psoríase:
- infecções (amigdalite, herpes, líquen);
- traumas na pele (queimaduras solares, picadas de insetos, arranhões, cortes);
- tabagismo ou abuso de álcool;
- uso descontrolado de medicamentos;
- situações estressantes regulares (levam ao desenvolvimento de psoríase de estresse);
- clima (condições secas e frias);
- descontinuação abrupta de corticosteróides sistêmicos ou orais.
Esses fatores podem levar ao desenvolvimento de psoríase em pessoas predispostas a ela ou causar uma exacerbação. A exacerbação da psoríase pode ser evitada identificando e eliminando os fatores que contribuem para ela.
Exacerbação da psoríase
A psoríase na face, extremidades e cabeça é caracterizada por períodos de exacerbação (os sintomas aparecem intensamente) e remissão (a erupção diminui de tamanho, a dor desaparece). Os períodos de remissão duram de um mês a um ano. Estágios da psoríase:
- estágio progressivo(início da psoríase). Pequenas erupções nodulares aparecem na pele, acompanhadas de coceira. As áreas de vermelhidão aumentam, formando placas;
- estágio estacionário. Não aparecem novos nódulos (pápulas), a inflamação cede após a formação de escamas ou crostas nas placas;
- estágio regressivo. As placas diminuem, a coceira e a descamação desaparecem.
Um dermatologista ajudará a aliviar uma exacerbação da psoríase, que identificará os gatilhos e prescreverá o tratamento. Seguir as recomendações do seu médico ajudará a reduzir os períodos de exacerbações e aumentar os períodos de remissão.
Como tratar a psoríase?
Antes de iniciar o tratamento para psoríase, o dermatologista faz uma anamnese (pergunta sobre os sintomas, quando surgiram e se há histórico familiar de psoríase) e realiza um exame visual da erupção. Depois de fazer o diagnóstico, o médico seleciona um tratamento abrangente para a psoríase. O tratamento para psoríase inclui:
- pomadas, xampus, cremes e géis à base de extratos de algas e minerais do Mar Morto;
- fototerapia (ao expor a pele afetada pela erupção cutânea aos raios ultravioleta, o crescimento das células da pele é reduzido, levando à normalização do quadro).
Para a psoríase, um dermatologista recomenda tomar vitaminas. Para produzir células saudáveis da pele e reduzir a inflamação e os sintomas, o seu médico irá prescrever vitaminas A, D, E, K, B e C.
Dieta para psoríase
Para a psoríase, um dermatologista recomenda mudanças na dieta. Alimentos que reduzem a inflamação:
- peixes gordurosos (atum, salmão);
- sementes de linho e abóbora;
- nozes (nozes, amêndoas);
- repolho, espinafre.
Seguir uma dieta para psoríase ajuda a reduzir os sintomas e prevenir o desenvolvimento de complicações (pressão alta, diabetes, doenças cardíacas). Se você tem psoríase nas pernas, braços ou rosto, deve limitar a ingestão de álcool.
Sua dieta também deve incluir o consumo de alimentos que contenham ácidos graxos (sardinha, salmão, camarão, sementes de linhaça). Recomenda-se minimizar o consumo de alimentos que contenham gorduras saturadas (carnes gordurosas, confeitos) e carboidratos simples (laticínios, uvas, assados).
Prevenção da psoríase
As medidas preventivas ajudarão a prevenir o desenvolvimento e a progressão da psoríase nos braços, pernas e cabeça. A prevenção da psoríase inclui:
- mudanças alimentares (abstinência de álcool, carboidratos simples e gorduras saturadas, consumo de alimentos contendo ácidos graxos);
- proteger a cabeça e o corpo do sol (usando protetor solar e chapéu);
- deixar de fumar;
- redução do risco de lesões na pele (uso de sprays repelentes de insetos, luvas, mangas compridas);
- hidratar a pele (a pele seca é propensa a danos).
Para reduzir a probabilidade de um surto de psoríase, devem ser evitadas temperaturas extremas. A exposição a temperaturas muito frias ou muito quentes pode causar ressecamento ou danos à pele. Reduzir ao mínimo as situações estressantes ajudará a prevenir o aparecimento de psoríase devido ao nervosismo.
Como distinguir a psoríase da dermatite?
A psoríase do couro cabeludo (psoríase seborreica) é semelhante à dermatite seborreica. A dermatite pode ser diferenciada da psoríase do couro cabeludo com a ajuda de um dermatologista. Sintomas da dermatite seborreica:
- vermelhidão da pele, onde se formam escamas gordurosas, brancas ou amarelas (quando pressionadas, pode-se liberar sebo - sebo);
- caspa (flocos de pele) que se acumulam perto da haste do cabelo.
Você pode distinguir a psoríase da dermatite pela localização da erupção cutânea. Ao contrário da dermatite seborreica, a psoríase não se forma apenas na cabeça, mas também se espalha além da linha do cabelo e aparece em outras partes do corpo (membros, parte inferior das costas, unhas). Na psoríase, as áreas da pele afetadas pela erupção ficam doloridas e com coceira e, na dermatite, você pode sentir uma leve coceira no couro cabeludo.
Perguntas populares
- A psoríase é transmitida?
A psoríase não é contagiosa. O contato (comunicação, beijo, relação sexual) com uma pessoa com psoríase, tocando as áreas afetadas da pele não causará erupção na pele, pois estamos falando de uma doença autoimune e não infecciosa.
- Como lavar o cabelo com psoríase?
Para a psoríase, você pode lavar o cabelo com um shampoo à base de minerais do Mar Morto e extrato de algas. A seleção independente de xampus e o uso de remédios populares (tintura de camomila, celidônia, aloe vera, vinagre de maçã) serão ineficazes e podem levar ao agravamento dos sintomas. Se for detectada erupção cutânea, você deve entrar em contato com um dermatologista, que, após examinar a vermelhidão e fazer o diagnóstico, selecionará a opção de tratamento mais adequada para você.
- Como distinguir a psoríase ungueal do fungo?
Você pode distinguir a psoríase ungueal do fungo usando os sintomas. Na psoríase, as unhas engrossam, esfarelam, quebram rapidamente e a pele por baixo fica amarela, branca ou marrom. As unhas podem desenvolver reentrâncias (covas), sulcos ou buracos.
O fungo causa manchas cinzentas, marrons ou verdes nas unhas que escurecem e aumentam de tamanho ao longo de várias semanas. A infecção fúngica das unhas não leva à formação de caroços, mas pode fazer com que as unhas fiquem finas ou grossas.
- O que você não deve comer se tiver psoríase?
Se você tem psoríase, não deve consumir alimentos que aumentem a inflamação (laticínios, carne vermelha, alimentos gordurosos, açúcar refinado, frutas cítricas, tomate, batata). Você deve evitar comer ovos, fígado, soja e bebidas energéticas. Esses produtos contêm colina e taurina, que podem causar exacerbação da psoríase.
- Com o que se pode confundir a psoríase?
A psoríase pode ser confundida com eczema, micose, líquen plano ou líquen plano. Um dermatologista o ajudará a distinguir a psoríase de outras doenças dermatológicas, obtendo um histórico médico, exame visual e realização de testes de diagnóstico.
























